Pollenallergie – Ursache für ein Pseudo-Wirkversagen von zuvor hochwirksamen Antirheumatika?
Heute gibt es einmal einen ganz anderen Beitrag zum 1. Mai. Hintergrund ist eine Beobachtung von Priv. Doz. Dr. med. H.E. Langer in seiner Praxis, die ihn nicht ruhen läßt. Die Frage: Können Pollen – im Augenblick vor allem Birkenpollen und andere Frühblüher – bei Arthritis-Patienten eine Schubsituation triggern und vortäuschen, daß eine vorher gut wirksame Therapie nicht mehr funktioniert?
Donnerstag, der 24. April 2008. Eigentlich ein ganz normaler Donnerstag, oder vielleicht auch nicht, denn seit gestern bin ich Großvater. Lange gefeiert haben wir dieses Ereignis, und die Welt sieht man mit anderen Augen, wenn man einen winzigen Menschen in seinen Armen hält und wieder einmal ganz unmittelbar das Wunder der Schöpfung erleben durfte.
Verändert die Geburt eines Enkelkindes die Wahrnehmung? Wahrscheinlich nicht, eher sollte sie durch den fehlenden Nachtschlaf etwas getrübt sein.
An diesem Donnerstagmorgen bin ich aber auf einmal hellwach.
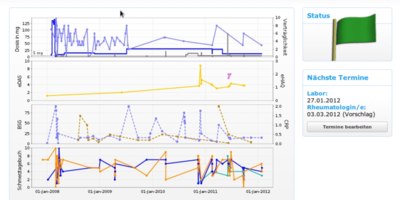
Zugegebenermaßen: Bei der 55-jährigen Patientin, die aus der Eifel nach Düsseldorf zu einer rheumatologischen Kontrolluntersuchung angereist ist, war der bisherige Krankheits- und Behandlungsverlauf nicht ganz einfach.
Seit 1990 leidet sie an einer chronischen Arthritis, zunächst als rheumatoide Arthritis diagnostiziert, später Modifikation der Diagnose in Psoriasis-Arthritis. Anfangs Therapie mit Gold, abgesetzt wegen schwerer Nebenwirkungen im Bereich von Haut und Schleimhäuten, zugleich unzureichende Wirksamkeit; Wechsel auf MTX, hochdosiert mit 20 mg/Woche intramuskulär, ebenfalls nicht ausreichend wirksam, dann Leflunomid, beendet wegen eines Haarausfalls. Deshalb zweiter Versuch mit Methotrexat, im Verlauf kombiniert mit Hydroxychloroquin, darunter nur unbefriedigendes therapeutisches Ansprechen. Dann das „biologische Wunder“ durch die neuen Medikamente mit einer erstmals akzeptablen Krankheitskontrolle durch Adalimumab als TNF-alpha-blockierendes Medikament.
Nun sitzt sie mir gegenüber. Was lange gut funktionierte, funktioniert nun auf einmal nicht mehr. Sie verspürt seit ca. einem Monat einen Schub. Dieser äußert sich mit einer zunehmenden Erschöpfung, einer immer stärkeren Steifigkeit der Gelenke und, man möchte sagen, natürlich, mit Schmerzen und Schwellungen zahlreicher Gelenke. Die Knie und die Füße, aber auch die Fingergelenke, hier vor allem die Daumengrundgelenke stehen ganz im Vordergrund. Phasenweise schmerzt zudem die rechte Schulter. Insgesamt ist sie, anders als einen längeren Zeitraum davor, mit der derzeitigen Gesamtsituation nicht zufrieden.
Die rheumatologische Untersuchung passt zu den geschilderten Beschwerden: Die Handgelenke sind geschwollen, ebenso die Daumengrundgelenke, Knie und Sprunggelenke, zahlreiche Gelenke sind druckschmerzhaft, insgesamt ist die Krankheitsaktivität hoch. Die Schmerzen, angegeben auf einer Skala von 0-10 (0 = kein Schmerz, 10 = maximal vorstellbarer Schmerz) liegen bei 7, die Krankheitsaktivität (0-10) bei 6, die Müdigkeit (0-10) ebenfalls bei 6, die Dauer der Morgensteifigkeit beträgt derzeit durchschnittlich 45 min., die Zufriedenheit mit der laufenden Therapie (1 = sehr zufrieden, 10 = sehr unzufrieden) liegt bei 5.
Es sieht so aus, daß die vorher gut wirksame krankheitskontrollierende Therapie, d.h. die Kombination aus Humira mit Methotrexat, nicht mehr ausreichend wirkt.
Seit wann eigentlich?
Die Probleme begannen Mitte März.
Mitte März? Das war die Zeit, in der nicht nur die Patientin, die nun vor mir sitzt, über eine Zunahme der Krankheitsaktivität klagt. Irgendwie habe ich im Augenblick den Eindruck, daß in der Praxis mehr als üblich meine Patienten über eine Zunahme ihrer Beschwerden berichten.
Mitte März? Das war die Zeit, als ich selber begonnen habe, Xusal einzunehmen. Wegen der Pollen. Frühjahrsblüher. Der schon vor langer Zeit durchgeführte Allergietest sagt: Der key player heißt Birke, aber auch Weiden sind ganz gut im Rennen. Die letzten Jahre war eine medikamentöse antiallergische Therapie bei mir nicht nötig. Dieses Jahr aber tränen und jucken die Augen so stark und läuft die Nase so heftig und niese ich so in einer Tour, daß ich das weder aushalten noch dies meinen Patienten zumuten möchte. Heute weiß ich, dank Rheinischer Post, daß wir dieses Jahr die Birken ein Mastjahr haben und es deshalb ganz besonders viele Birkenpollen gibt.
Irgendwie kommt mir eine Idee.
„Haben Sie oder hatten Sie mit Allergien zu tun, speziell mit Pollenallergie“, frage ich die Patientin.
Sie denkt, eher nein. Jedenfalls nicht in den letzten Jahren. Wobei sie in den letzten Jahren wegen der Arthritis immer auch relativ hohe Mengen Cortison eingenommen hatte, und Cortison ist bekanntlich auch ein gutes Medikament gegen Allergien.
Irgendwie bin ich nicht ganz zufrieden, denn mittlerweile hat sich mein „medizinischer Bauch“ gemeldet, der mir sagt, daß ich da nun am Ball bleiben sollte.
„Versuchen Sie sich zu erinnern, was im März war, als der Schub begann“, versuche ich einen zweiten Anlauf.
Den Studentinnen und Studenten auf der Universität bringen wir bei, daß wir die Dinge nicht in die Patienten hineinfragen dürfen. Deshalb bin ich froh, als nun, abgenickt vom Ehemann, eine interessante Information kommt: Im März, unmittelbar vor dem beginnenden Schub, kam es nämlich zu einer erheblichen allergischen Reaktion mit Rhinitis ("die Nase lief wie ein Wasserhahn") und geröteten Augen.
Was mich seitdem bewegt und umtreibt: Liegt bei dieser Patientin ein Rheumaschub im engeren und eigentlichen Sinne vor, handelt es sich um ein „Versagen“ von Humira bzw. von Humira in Kombination mit MTX, oder liegt ein „Pseudoversagen“ vor, d.h. ist die im Augenblick wie ein Schub aussehende erhöhte Krankheitsaktivität Ausdruck einer allergischen Reaktion auf Frühjahrsblüher? Wobei diese Allergie deshalb anders aussehen könnte und wird, weil sie unter einer Therapie mit Medikamenten verläuft, die die Immunabwehr und damit auch die Reaktion auf allergie-auslösende Substanzen verändert.
Ich stelle diese Idee einfach einmal in den Raum und möchte damit eine Diskussion anregen. Gibt es ähnliche Beobachtungen auch bei Userinnen und Usern? Vergleichbare Verläufe bei meinen rheumatologischen Kolleginnen und Kollegen? Für die Experten: ANA´s sind negativ, damit keine Hinweise auf eine durch Humira ausgelöste Autoimmunreaktion, auch kein Hinweise auf andere, den Schub triggernde Auslöser oder Ursachen (z.B. Infektionen einschließlich Borrelien).
Im Augenblick bin ich jedenfalls für diese Frage sensibilisiert, und wie es dann in einer solchen Situation ist, kommen in den nächsten Tagen weitere Patientinnen und Patienten mit ganz analogen Krankengeschichten. Zufall? Notwendigkeit? Bleiben wir dran und schauen, was die große rheuma-online-community zu dieser Frage beitragen kann.
Priv. Doz. Dr. med. H.E. Langer